हालै, JAMA ओन्कोलोजी (IF 33.012) ले कुन्युआन बायोलोजीको सहकार्यमा फुदान विश्वविद्यालयको क्यान्सर अस्पतालका प्रो. काई गुओ-रिङ र सांघाई जियाओ टोङ विश्वविद्यालय स्कूल अफ मेडिसिनको रेन्जी अस्पतालका प्रो. वाङ जिङको टोलीले एउटा महत्त्वपूर्ण अनुसन्धान परिणाम [1] प्रकाशित गर्यो: "प्रारम्भिक पत्ता लगाउने आणविक अवशिष्ट रोग र चरण I देखि III कोलोरेक्टल क्यान्सरको लागि जोखिम स्तरीकरण परिसंचरण ट्यूमर DNA मेथिलेसन र जोखिम स्तरीकरण मार्फत)"। यो अध्ययन कोलोरेक्टल क्यान्सर पुनरावृत्ति भविष्यवाणी र पुनरावृत्ति अनुगमनको लागि PCR-आधारित रक्त ctDNA बहुजीन मेथिलेसन प्रविधि लागू गर्ने विश्वको पहिलो बहुकेन्द्रीय अध्ययन हो, जसले अवस्थित MRD पत्ता लगाउने प्रविधि विधिहरूको तुलनामा बढी लागत-प्रभावी प्राविधिक मार्ग र समाधान प्रदान गर्दछ, जसले कोलोरेक्टल क्यान्सर पुनरावृत्ति भविष्यवाणी र अनुगमनको क्लिनिकल प्रयोगमा धेरै सुधार गर्ने र बिरामीको बाँच्ने र जीवनको गुणस्तरमा उल्लेखनीय सुधार गर्ने अपेक्षा गरिएको छ। यो अध्ययनलाई जर्नल र यसका सम्पादकहरूले पनि उच्च मूल्याङ्कन गरेका थिए र यस अंकमा प्रमुख सिफारिस पत्रको रूपमा सूचीबद्ध गरिएको थियो र स्पेनका प्रोफेसर जुआन रुइज-बानोब्रे र संयुक्त राज्य अमेरिकाका प्रोफेसर अजय गोयललाई यसको समीक्षा गर्न आमन्त्रित गरिएको थियो। यो अध्ययन संयुक्त राज्य अमेरिकाको एक अग्रणी बायोमेडिकल मिडिया जेनोमवेबले पनि रिपोर्ट गरेको थियो।

कोलोरेक्टल क्यान्सर (CRC) चीनमा ग्यास्ट्रोइंटेस्टाइनल ट्र्याक्टको एक सामान्य घातक ट्युमर हो। २०२० को क्यान्सर अनुसन्धानका लागि अन्तर्राष्ट्रिय एजेन्सी (IARC) को तथ्याङ्कले देखाउँछ कि चीनमा ५५५,००० नयाँ केसहरू विश्वको लगभग १/३ भाग ओगटेका छन्, जसको घटना दर चीनमा सामान्य क्यान्सरहरूको दोस्रो स्थानमा पुगेको छ; २८६,००० मृत्युले विश्वको लगभग १/३ भाग ओगटेका छन्, जुन चीनमा क्यान्सरको मृत्युको पाँचौं सबैभन्दा सामान्य कारणको रूपमा श्रेणीबद्ध छ। चीनमा मृत्युको पाँचौं कारण। यो उल्लेखनीय छ कि निदान गरिएका बिरामीहरू मध्ये, TNM चरण I, II, III र IV क्रमशः १८.६%, ४२.५%, ३०.७% र ८.२% छन्। ८०% भन्दा बढी बिरामीहरू मध्य र ढिलो चरणमा छन्, र तिनीहरूमध्ये ४४% कलेजो र फोक्सोमा एकैसाथ वा हेटेरोक्रोनिक टाढाको मेटास्टेसेसहरू छन्, जसले बाँच्ने अवधिलाई गम्भीर रूपमा असर गर्छ, हाम्रा बासिन्दाहरूको स्वास्थ्यलाई खतरामा पार्छ र भारी सामाजिक र आर्थिक बोझ निम्त्याउँछ। राष्ट्रिय क्यान्सर केन्द्रको तथ्याङ्क अनुसार, चीनमा कोलोरेक्टल क्यान्सर उपचारको लागतमा औसत वार्षिक वृद्धि लगभग ६.९% देखि ९.२% सम्म छ, र निदान भएको एक वर्ष भित्र बिरामीहरूको व्यक्तिगत स्वास्थ्य खर्चले पारिवारिक आम्दानीको ६०% ओगट्न सक्छ। क्यान्सरका बिरामीहरू यस रोगबाट पीडित छन् र ठूलो आर्थिक दबाबमा पनि छन् [2]।
कोलोरेक्टल क्यान्सरको ९० प्रतिशत घाउहरू शल्यक्रियाद्वारा हटाउन सकिन्छ, र ट्युमर जति चाँडो पत्ता लाग्छ, रेडिकल सर्जिकल रिसेक्शन पछि पाँच वर्षको बाँच्ने दर त्यति नै बढी हुन्छ, तर रेडिकल रिसेक्शन पछि समग्र पुनरावृत्ति दर अझै पनि लगभग ३०% छ। चिनियाँ जनसंख्यामा कोलोरेक्टल क्यान्सरको पाँच वर्षको बाँच्ने दर चरण I, II, III र IV को लागि क्रमशः ९०.१%, ७२.६%, ५३.८% र १०.४% छ।
न्यूनतम अवशिष्ट रोग (MRD) रेडिकल उपचार पछि ट्युमर पुनरावृत्तिको एक प्रमुख कारण हो। हालका वर्षहरूमा, ठोस ट्युमरहरूको लागि MRD पत्ता लगाउने प्रविधि द्रुत गतिमा अगाडि बढेको छ, र धेरै हेवीवेट अवलोकन र हस्तक्षेपकारी अध्ययनहरूले पुष्टि गरेका छन् कि शल्यक्रिया पछि MRD स्थितिले कोलोरेक्टल क्यान्सरको शल्यक्रिया पछि पुनरावृत्तिको जोखिमलाई संकेत गर्न सक्छ। ctDNA परीक्षणमा गैर-आक्रामक, सरल, छिटो, उच्च नमूना पहुँचको साथ र ट्युमर विषमतालाई पार गर्ने फाइदाहरू छन्।
कोलोन क्यान्सरको लागि अमेरिकी NCCN दिशानिर्देशहरू र कोलोरेक्टल क्यान्सरको लागि चिनियाँ CSCO दिशानिर्देशहरू दुवैले बताउँछन् कि कोलोन क्यान्सरमा शल्यक्रिया पछिको पुनरावृत्ति जोखिम निर्धारण र सहायक केमोथेरापी चयनको लागि, ctDNA परीक्षणले चरण II वा III कोलोन क्यान्सर भएका बिरामीहरूको लागि सहायक उपचार निर्णयहरूमा सहयोग गर्न भविष्यवाणी र भविष्यवाणी जानकारी प्रदान गर्न सक्छ। यद्यपि, धेरैजसो अवस्थित अध्ययनहरूले उच्च-थ्रुपुट सिक्वेन्सिङ टेक्नोलोजी (NGS) मा आधारित ctDNA उत्परिवर्तनहरूमा केन्द्रित छन्, जसमा जटिल प्रक्रिया, लामो नेतृत्व समय, र उच्च लागत [3] छ, सामान्यीकरणको थोरै अभाव र क्यान्सर बिरामीहरूमा कम प्रचलन छ।
चरण III कोलोरेक्टल क्यान्सरका बिरामीहरूको हकमा, NGS-आधारित ctDNA गतिशील अनुगमनको लागत एकल भ्रमणको लागि $१०,००० सम्म हुन्छ र दुई हप्तासम्मको प्रतीक्षा अवधि चाहिन्छ। यस अध्ययन, ColonAiQ® मा बहु-जीन मिथाइलेशन परीक्षणको साथ, बिरामीहरूले लागतको दशांशमा गतिशील ctDNA अनुगमन गर्न सक्छन् र दुई दिन भन्दा कम समयमा रिपोर्ट प्राप्त गर्न सक्छन्।
चीनमा प्रत्येक वर्ष कोलोरेक्टल क्यान्सरका ५,६०,००० नयाँ केसहरू अनुसार, मुख्यतया चरण II-III कोलोरेक्टल क्यान्सर (अनुपात लगभग ७०%) भएका क्लिनिकल बिरामीहरूमा गतिशील अनुगमनको लागि बढी माग हुन्छ, त्यसपछि कोलोरेक्टल क्यान्सरको MRD गतिशील अनुगमनको बजार आकार प्रत्येक वर्ष लाखौं मानिसहरूमा पुग्छ।
यो देख्न सकिन्छ कि अनुसन्धान परिणामहरूको महत्त्वपूर्ण वैज्ञानिक र व्यावहारिक महत्त्व छ। ठूला-स्तरीय सम्भावित क्लिनिकल अध्ययनहरू मार्फत, यसले पुष्टि गरेको छ कि PCR-आधारित रक्त ctDNA बहु-जीन मेथिलेसन प्रविधि कोलोरेक्टल क्यान्सर पुनरावृत्ति भविष्यवाणी र पुनरावृत्ति निगरानीको लागि संवेदनशीलता, समयबद्धता र लागत-प्रभावकारिता दुवैको साथ प्रयोग गर्न सकिन्छ, जसले गर्दा धेरै क्यान्सर बिरामीहरूलाई फाइदा पुर्याउन सटीक औषधिलाई राम्रोसँग सक्षम बनाउँछ। यो अध्ययन KUNY द्वारा विकसित कोलोरेक्टल क्यान्सरको लागि बहु-जीन मेथिलेसन परीक्षण, ColonAiQ® मा आधारित छ, जसको प्रारम्भिक स्क्रिनिङ र निदानमा क्लिनिकल अनुप्रयोग मूल्य केन्द्रीय क्लिनिकल अध्ययनद्वारा पुष्टि गरिएको छ।
२०२१ मा ग्यास्ट्रोइंटेस्टाइनल रोगहरूको क्षेत्रमा शीर्ष अन्तर्राष्ट्रिय जर्नल, ग्यास्ट्रोएन्टेरोलजी (IF33.88) ले KUNYAN बायोलॉजिकलसँगको सहकार्यमा फुदान विश्वविद्यालयको झोङशान अस्पताल, फुदान विश्वविद्यालयको क्यान्सर अस्पताल र अन्य आधिकारिक चिकित्सा संस्थाहरूको बहुकेन्द्रीय अनुसन्धान नतिजाहरू रिपोर्ट गर्यो, जसले कोलोरेक्टल क्यान्सरको प्रारम्भिक स्क्रिनिङ र प्रारम्भिक निदानमा ColonAiQ® ChangAiQ® को उत्कृष्ट प्रदर्शन पुष्टि गर्यो, र सुरुमा कोलोरेक्टल क्यान्सरको पूर्वानुमान अनुगमनमा सम्भावित अनुप्रयोगको पनि अन्वेषण गर्यो।
चरण I-III कोलोरेक्टल क्यान्सरमा जोखिम स्तरीकरण, मार्गदर्शन उपचार निर्णयहरू र प्रारम्भिक पुनरावृत्ति निगरानीमा ctDNA मिथाइलेशनको क्लिनिकल प्रयोगलाई थप प्रमाणित गर्न, अनुसन्धान टोलीले चरण I-III कोलोरेक्टल क्यान्सर भएका २९९ बिरामीहरूलाई समावेश गर्यो जसले रेडिकल शल्यक्रिया गराएका थिए र शल्यक्रिया अघि एक हप्ता भित्र प्रत्येक फलो-अप बिन्दुमा (तीन महिनाको अन्तरालमा) र गतिशील रक्त ctDNA परीक्षणको लागि पोस्टअपरेटिभ सहायक थेरापीमा रगतको नमूनाहरू सङ्कलन गरेका थिए।
पहिलो, यो पत्ता लाग्यो कि ctDNA परीक्षणले कोलोरेक्टल क्यान्सरका बिरामीहरूमा शल्यक्रिया अघि र शल्यक्रिया पछिको सुरुवाती दुवै समयमा पुनरावृत्तिको जोखिमको भविष्यवाणी गर्न सक्छ। शल्यक्रिया अघि ctDNA-पोजिटिभ बिरामीहरूमा शल्यक्रिया अघि ctDNA-नेगेटिभ बिरामीहरू (२२.०% > ४.७%) भन्दा शल्यक्रिया पछि पुनरावृत्तिको सम्भावना बढी थियो। शल्यक्रिया पछिको ctDNA परीक्षणले अझै पनि पुनरावृत्तिको जोखिमको भविष्यवाणी गर्यो: रेडिकल रिसेक्सन पछि एक महिना पछि, ctDNA-पोजिटिभ बिरामीहरू नकारात्मक बिरामीहरू भन्दा १७.५ गुणा बढी दोहोरिने सम्भावना थियो; टोलीले यो पनि पत्ता लगायो कि संयुक्त ctDNA र CEA परीक्षणले पुनरावृत्ति पत्ता लगाउने कार्यसम्पादनमा थोरै सुधार गर्यो (AUC=०.८४९), तर ctDNA (AUC=०.८३९) परीक्षणको तुलनामा भिन्नता महत्त्वपूर्ण थिएन। ctDNA मात्र (AUC=०.८३९) परीक्षणको तुलनामा भिन्नता महत्त्वपूर्ण थिएन। भिन्नता ctDNA मात्र (AUC=०.८३९) को तुलनामा महत्त्वपूर्ण थिएन।
जोखिम कारकहरूसँग संयुक्त क्लिनिकल स्टेजिङ हाल क्यान्सर बिरामीहरूको जोखिम स्तरीकरणको लागि मुख्य आधार हो, र हालको प्रतिमानमा, ठूलो संख्यामा बिरामीहरू अझै पनि दोहोरिन्छन् [4], र क्लिनिकमा अत्यधिक उपचार र उपचार अन्तर्गत सह-अस्तित्वमा रहेकाले राम्रो स्तरीकरण उपकरणहरूको तत्काल आवश्यकता छ। यसको आधारमा, टोलीले क्लिनिकल पुनरावृत्ति जोखिम मूल्याङ्कन (उच्च जोखिम (T4/N2) र कम जोखिम (T1-3N1)) र सहायक उपचार अवधि (3/6 महिना) को आधारमा चरण III कोलोरेक्टल क्यान्सर भएका बिरामीहरूलाई विभिन्न उपसमूहहरूमा वर्गीकृत गर्यो। विश्लेषणले पत्ता लगायो कि ctDNA-पोजिटिभ बिरामीहरूको उच्च-जोखिम उपसमूहका बिरामीहरूले छ महिनाको सहायक थेरापी प्राप्त गरेमा पुनरावृत्ति दर कम थियो; ctDNA-पोजिटिभ बिरामीहरूको कम-जोखिम उपसमूहमा, सहायक उपचार चक्र र बिरामी परिणामहरू बीच कुनै महत्त्वपूर्ण भिन्नता थिएन; जबकि ctDNA-नेगेटिभ बिरामीहरूको ctDNA-पोजिटिभ बिरामीहरू र लामो पोस्टअपरेटिभ पुनरावृत्ति-मुक्त अवधि (RFS) भन्दा उल्लेखनीय रूपमा राम्रो रोगनिदान थियो; चरण I र कम जोखिम चरण II कोलोरेक्टल क्यान्सर सबै ctDNA-नेगेटिभ बिरामीहरूमा दुई वर्ष भित्र पुनरावृत्ति भएको थिएन; त्यसैले, क्लिनिकल सुविधाहरूसँग ctDNA को एकीकरणले जोखिम स्तरीकरणलाई अझ अनुकूलन गर्ने र पुनरावृत्तिको राम्रो भविष्यवाणी गर्ने अपेक्षा गरिएको छ।
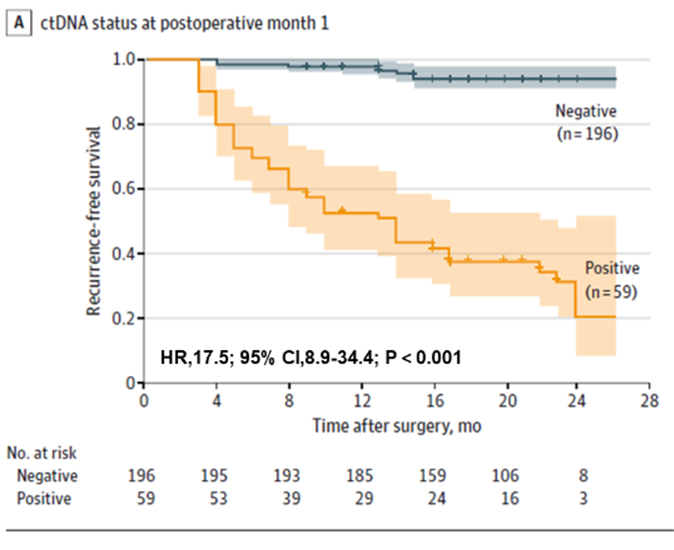
चित्र १. कोलोरेक्टल क्यान्सर पुनरावृत्तिको प्रारम्भिक पहिचानको लागि POM1 मा प्लाज्मा ctDNA विश्लेषण
गतिशील ctDNA परीक्षणको थप नतिजाहरूले देखाए कि निश्चित उपचार पछि रोग पुनरावृत्ति निगरानी चरण (र्याडिकल शल्यक्रिया + सहायक थेरापी पछि) (चित्र 3ACD) को समयमा नकारात्मक ctDNA भएका बिरामीहरूको तुलनामा सकारात्मक गतिशील ctDNA परीक्षण भएका बिरामीहरूमा पुनरावृत्तिको जोखिम उल्लेखनीय रूपमा बढी थियो, र ctDNA ले इमेजिङ (चित्र 3B) भन्दा 20 महिना अघिसम्म ट्युमर पुनरावृत्तिलाई संकेत गर्न सक्छ, जसले रोग पुनरावृत्तिको प्रारम्भिक पहिचान र समयमै हस्तक्षेपको सम्भावना प्रदान गर्दछ।
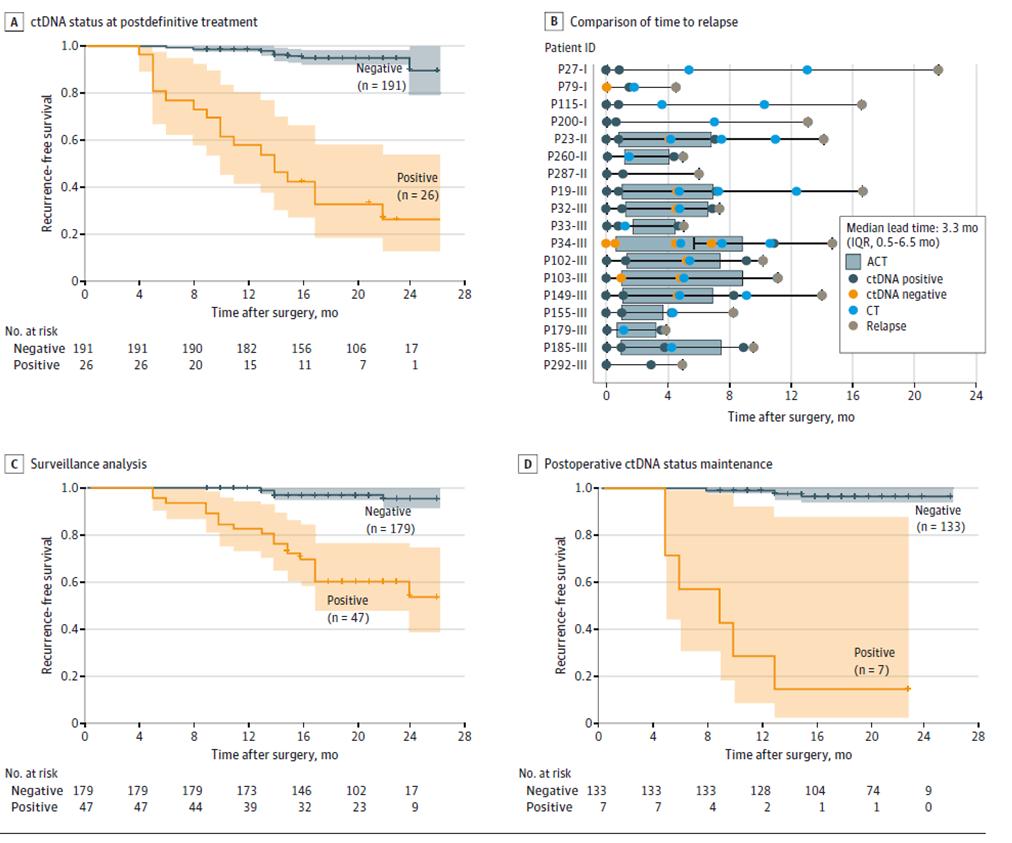
चित्र २. कोलोरेक्टल क्यान्सर पुनरावृत्ति पत्ता लगाउन अनुदैर्ध्य समूहमा आधारित ctDNA विश्लेषण
"कोलोरेक्टल क्यान्सरमा धेरै संख्यामा ट्रान्सलेशनल मेडिसिन अध्ययनहरूले यस विषयलाई नेतृत्व गर्छन्, विशेष गरी ctDNA-आधारित MRD परीक्षणले पुनरावृत्ति जोखिम स्तरीकरण, मार्गदर्शन उपचार निर्णयहरू र प्रारम्भिक पुनरावृत्ति अनुगमन सक्षम पारेर कोलोरेक्टल क्यान्सर बिरामीहरूको शल्यक्रियापछिको व्यवस्थापन बढाउने ठूलो सम्भावना देखाउँछ।"
उत्परिवर्तन पत्ता लगाउनुको सट्टा नयाँ MRD मार्करको रूपमा DNA मिथाइलेशन छनौट गर्नुको फाइदा यो हो कि यसलाई ट्युमर तन्तुहरूको सम्पूर्ण जीनोम अनुक्रमण स्क्रिनिङ आवश्यक पर्दैन, यो सिधै रगत परीक्षणको लागि प्रयोग गरिन्छ, र सामान्य तन्तुहरू, सौम्य रोगहरू, र क्लोनल हेमेटोपोइजिसबाट उत्पन्न हुने सोमाटिक उत्परिवर्तनहरूको पहिचानको कारणले गलत-सकारात्मक परिणामहरूबाट बच्न सकिन्छ।
यो अध्ययन र अन्य सम्बन्धित अध्ययनहरूले पुष्टि गर्छन् कि ctDNA-आधारित MRD परीक्षण चरण I-III कोलोरेक्टल क्यान्सरको पुनरावृत्तिको लागि सबैभन्दा महत्त्वपूर्ण स्वतन्त्र जोखिम कारक हो र सहायक थेरापीको "वृद्धि" र "डाउनग्रेडिंग" सहित उपचार निर्णयहरूलाई मार्गदर्शन गर्न मद्दत गर्न प्रयोग गर्न सकिन्छ। चरण I-III कोलोरेक्टल क्यान्सरको लागि शल्यक्रिया पछि पुनरावृत्तिको लागि MRD सबैभन्दा महत्त्वपूर्ण स्वतन्त्र जोखिम कारक हो।
एपिजेनेटिक्स (डीएनए मेथिलेसन र फ्र्याग्मेन्टोमिक्स) र जीनोमिक्स (अल्ट्रा-डीप लक्षित सिक्वेन्सिङ वा सम्पूर्ण जीनोम सिक्वेन्सिङ) मा आधारित धेरै नवीन, अत्यधिक संवेदनशील र विशिष्ट परीक्षणहरूको साथ एमआरडीको क्षेत्र द्रुत गतिमा विकसित भइरहेको छ। हामी आशा गर्छौं कि ColonAiQ® ले ठूलो मात्रामा क्लिनिकल अध्ययनहरू व्यवस्थित गर्न जारी राख्नेछ र पहुँच, उच्च प्रदर्शन र किफायतीता संयोजन गर्ने र नियमित क्लिनिकल अभ्यासमा व्यापक रूपमा प्रयोग गर्न सकिने MRD परीक्षणको नयाँ सूचक बन्न सक्छ।"
सन्दर्भ सामग्रीहरू
[१] मो एस, ये एल, वाङ डी, हान एल, झोउ एस, वाङ एच, दाई डब्ल्यू, वाङ वाई, लुओ डब्ल्यू, वाङ आर, जु वाई, काई एस, लिउ आर, वाङ जेड, काई जी। परिसंचरण ट्यूमर डीएनए मेथिलेसन मार्फत चरण I देखि III कोलोरेक्टल क्यान्सरको लागि आणविक अवशिष्ट रोग र जोखिम स्तरीकरणको प्रारम्भिक पत्ता लगाउने। जामा ओन्कोल। २०२३ अप्रिल २०।
[२] “चिनियाँ जनसंख्यामा कोलोरेक्टल क्यान्सर रोगको बोझ: के हालका वर्षहरूमा यो परिवर्तन भएको छ? , चाइनिज जर्नल अफ इपिडेमियोलोजी, खण्ड ४१, नम्बर १०, अक्टोबर २०२०।
[३] Tarazona N, Gimeno-Valiente F, Gambardella V, et al. स्थानीयकृत कोलोन क्यान्सरमा न्यूनतम अवशिष्ट रोग ट्र्याक गर्न परिसंचरण-ट्यूमर DNA को लक्षित अर्को पुस्ताको अनुक्रमण। एन ओन्कोल। नोभेम्बर १, २०१९;३०(११):१८०४-१८१२।
[४] ताइब जे, एन्ड्रे टी, औक्लिन ई. गैर-मेटास्टेटिक कोलोन क्यान्सरको लागि रिफाइनिङ सहायक थेरापी, नयाँ मापदण्ड र दृष्टिकोण। क्यान्सर उपचार रेभ. २०१९;७५:१-११।
पोस्ट समय: अप्रिल-२८-२०२३
 中文网站
中文网站